Финансирование системы лекарственного обеспечения Российской Федерации
Financing of pharmaceutical supply systems of the Russian Federation
УДК 338.45:338.1
В Российской Федерации обеспечение лекарственными препаратами населения осуществляется с помощью бюджетно-страховой системы. Однако, разделение долей между федеральным бюджетом и средствами, полученными в ходе обязательного медицинского страхования, не равны. В настоящее время за счет средств федерального бюджета финансируется основная часть расходов по лекарственному обеспечению граждан Российской Федерации. Источниками ассигнования являются средства федерального и региональных бюджетов, средства системы ОМС, личные средства граждан и иные допустимые законодательством источники. С учетом невозможности повышения процентной ставки ОМС и дефицита бюджета Правительство РФ стремится изыскивать и привлекать дополнительные средства. Так, уже применяется механизм добровольного медицинского страхования и возможно внедрение механизмов соплатежей и накопительной системы. Приоритетным вариантом лекарственного обеспечения является интеграция данных механизмов в существующую систему обязательного медицинского страхования.
Annotation: The provision of quality and affordable medical and pharmaceutical assistance is currently a state priority. The drug policy of the Government of the Russian Federation – implemented in the form of the Strategy for Pharmaceutical Supply to the Population of the Russian Federation for the period until 2025 – aims to expand the possibilities for the healthcare system to use modern and effective mechanisms for financing the provision of medicines to the population. This direction is based on the real possibilities of the budget of the country, the private sector and citizens, provided that the existing state guarantees in the field of medical care are preserved and expanded.
In the Russian Federation, the provision of medicines to the population is carried out through the budget-insurance system. However, the division of the shares between the federal budget and the funds received through the compulsory health insurance is not equal. Currently, the main part of the expenses for medicinal provision for the citizens of the Russian Federation is financed at the expense of the federal budget. The sources of the appropriation are federal and regional budgets, funds of the compulsory health insurance system, personal funds of citizens and other sources permitted by law. Given the impossibility of raising the interest rate of com-pulsory health insurance and the budget deficit, the Government of the Russian Federation seeks to find and attract additional funds. The mechanism of voluntary medical insurance is already applied and it is possible to introduce mechanisms of co-payments and a cumulative system. The priority option of drug provision is the integration of these mechanisms into the existing system of compulsory health insurance.

Введение
Здоровье – это основа экономического и социального процветания, благополучия нации. Финансирование здравоохранения осуществляется за счет разных источников: бюджета страны, средств населения и работодателей. В России функционирует бюджетно-страховая система финансирования здравоохранения. В то же время основным источником финансирования лекарственного обеспечения является государственный бюджет, формируемый за счет налогов, взимаемых с населения и предприятий.
Ряд ученых [1-3] считает, что следует придерживаться только одного источника финансирования. Они отмечают эффективность использования бюджетной системы лекарственного обеспечения. Однако в виду ограниченности бюджета необходимо прибегать к привлечению частных средств (система ДМС). Из-за отсутствия организационной структуры и недостаточной капитализации рынка ДМС требуется привлечение значительных финансовых ресурсов со сторон государства, поэтому данный механизм развивается медленно. Значительная дифференциация доходов не позволяет задействовать все слои населения в рамках этой системы, что влечет за собой разную степень доступности и противоречит принципам государственных гарантий.
Альтернативная позиция, которой придерживается Мельничук И.И., Сертаковой О.В. [4], заключается в преимущественном использовании системы ОМС, так как она имеет нормативно-правое регулирование (ФЗ «Об обязательном медицинском страховании в Российской Федерации», ФЗ «Об основах охраны здоровья граждан в Российской Федерации»). По мнению этих ученых, внедрение лекарственного обеспечения через одноканальную систему финансирования становится неотъемлемой частью системы оказания медицинской помощи по средствам ОМС. Преимуществом данной системы является налаженная организационная структура в виде ФФОМС, ТФОМСов, СМО, МО с уже отработанными механизмами взаимодействия, финансирования, учета и контроля. Поэтому модернизация имеющейся системы позволит значительно сэкономить ресурсы.
Материалы и методы
В исследовании применяется графический метод для характеристики динамики финансирования лекарственного обеспечения за счет средств федерального бюджета, а также использовались структурно-логический метод и контент-анализ. В работе указаны документы, предоставленные департаментом здравоохранения и социальной защиты населения и данные, используемые Министерством финансов РФ (консолидируемый бюджет).
Основные результаты исследования
В настоящее время проблема финансового обеспечения учреждений здравоохранения является достаточно острой. Для ее решения с января 2013 года в РФ в ходе реформирования здравоохранения внедрена новая модель финансового обеспечения – одноканальная система финансирования (за счет средств общего налогообложения и взносов на ОМС). Переход на данную систему не привел к кардинальным изменениям в системе финансирования лекарственного обеспечения населения [5-8]. За счет средств ОМС осуществляется примерно 70% обеспечения выплат на осуществление функционирования отрасли здравоохранения. Однако лекарственное обеспечение граждан РФ занимает наименьшую долю расходов среди перечня статей ОМС. Основными источниками финансирования данного направления являются федеральный бюджет, а также ведомственные целевые программы (Обеспечение рационального назначения и использования лекарственных препаратов, Обеспечение эффективной системы ценового регулирования) [9-11] (Рисунок 1). Так, применяются различные формы программно-целевых документов, такие как реализуемая в настоящее время Федеральная целевая программа «Развитие фармацевтической и медицинской промышленности Российской Федерации на период до 2020 года и дальнейшую перспективу», а также Государственная программа Российской Федерации «Развитие здравоохранения».
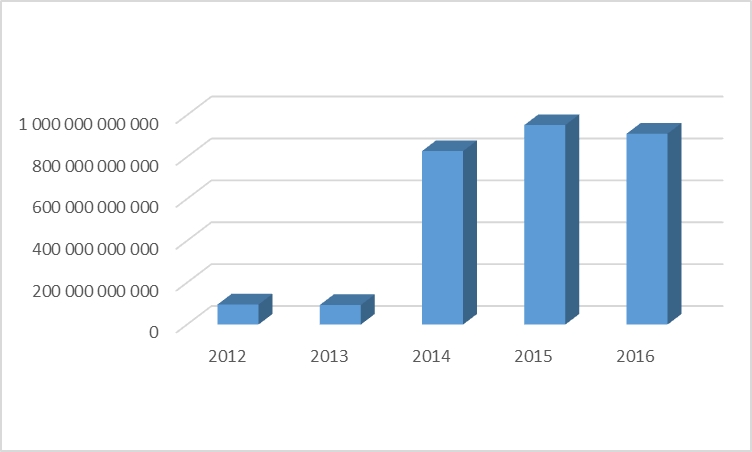
Рисунок 1 – Динамика финансирования лекарственного обеспечения за счет средств федерального бюджета 2012-2016 гг.
Если вначале лекарственное обеспечение финансировалось за счет системы ОМС, то в виду ограниченности страховых отчислений, стала ощущаться нехватка денежных средств в рамках данного направления. В связи с принятием поправок к Федеральному закону № 178-ФЗ «О государственной социальной помощи», а также за счет реализации программы ОНЛС (дополнительного лекарственного обеспечения - ДЛО) наблюдалось резкое увеличение расходов из государственных источников финансирования, что привело к фактическому удвоению объема российского фармацевтического рынка. С начала 2014 года финансирование лекарственного обеспечения практически полностью осуществлялось за счет средств федерального бюджета. Данный переход обоснован невозможностью повысить страховые взносы в государственные внебюджетные фонды (Пенсионный фонд России (ПФР), Фонд социального страхования (ФСС), Федеральный фонд обязательного медицинского страхования (ФФОМС)). В связи с этим средства на лекарственное обеспечение необходимо было изыскать из других источников, что увеличило нагрузку на федеральный и региональный бюджеты. Невозможность осуществления финансирования лекарственного обеспечения населения только за счет средств ПФР, ФСС, ФФОМС возникает из-за низкой собираемости налогов и страховых выплат в процентах от фонда заработной платы. Эта проблема связана с растущей тенденцией теневых зарплат и сокрытия доходов, с одной стороны, и не эффективности механизма работы налоговой службы [12-14]. При этом осуществление лекарственного обеспечения только за счет средств федерального бюджета способствует оперативному реагированию на изменения числа льготной категорий граждан, принятию управленческих решений [15, 16].
Дефицит федерального бюджета, сложившийся в виду экономического кризиса и санкций, а также зависимость от дотаций большинства регионов повышает угрозу ограничений в росте (или и даже сокращении) финансирования лекарственного обеспечения населения. Из-за не владения всех категорий населения информацией о лекарственном обеспечении, а также из-за неопределенности спроса могут возникать затраты, которые значительно повышают удорожание всей системы лекарственного обеспечения. В связи с этим целесообразно включить в механизм формирования финансового обеспечения дополнительные источники финансирования. Одним из таких может успешно стать добровольное медицинское страхование (ДМС). В данном случае используются дифференцированные схемы софинансирования для разных категорий граждан [14, 23]. Также вовлечение граждан в процесс формирования страхового запаса мотивирует их к здоровому образу жизни и профилактике заболеваний, с целью экономии собственных средств [22]. Однако в стране, к сожалению, большинство семей не обладают достаточным уровнем дохода, чтобы рассчитывать на массовое участие в программе добровольного страхования [18, 19]. Поэтому центрами развития ДМС, в первую очередь, могут стать экономически развитые крупные города, население которых, с одной стороны, имеют более высокий уровень дохода, с другой стороны, система здравоохранения там имеет гораздо более развитую инфраструктуру, что обеспечивает получение более качественной и высокотехнологичной медицинской помощи. При этом, в отличие от налаженной системы ОМС, в ДМС еще до конца не сформирована организационная структура. Негативным моментом в этом является то, что на ее создание потребуются значительные финансовые ресурсы, а отсутствие достаточного нормативно-правового регулирования ДМС требует принятия мер по его доработке.
Использование системы ОМС является более целесообразным с организационно-правовой и экономической точки зрения, так как имеется действующее законодательное регулирование. Помимо этого, возможно привлечение источников софинансирования в систему ОМС за счет средств граждан (соплатежи), что позволит аккумулировать ресурсы и обеспечить системный подход к лекарственному обеспечению граждан.
Наиболее эффективным механизмом для развития лекарственного обеспечения будет интегрирование всех финансовые потоков, распределяемые в настоящее время в единую систему. Помимо использования средств ОМС, ДМС и федерального бюджета возможно применение ряда других механизмов [20]:
Во-первых, соплатежи (50%, 100%). Возмещение стоимости необходимых лекарственных средств для граждан происходит с учетом их возможностей по сооплате лекарств, исходя из трудоспособности, льготного статуса и наличия заболеваний с дорогостоящей терапией. Однако участие граждан в оплате лекарств является одним из препятствий для увеличения бюджета лекарственного обеспечения.
Во-вторых, накопительной системы лекарственного обеспечения. Каждому гражданину выделяется месячный лимит затрат на лекарства [21]. Если гражданин не нуждается в лекарственном обеспечении на данный момент, то средства накапливаются на счете гражданина. Однако при превышении стоимости лекарства над накопленными средствами пациент производит доплату за свой счет.
Заключение
С 2014 года в России наблюдается устойчивый рост совокупных расходов из федерального бюджета на лекарственные средства и изделия медицинского назначения. В настоящее время за счет средств федерального бюджета финансируется основная часть расходов по лекарственному обеспечению граждан Российской Федерации. Данная тенденция обусловлена недофинансированием обеспечения лекарственными средствами в Российской Федерации за счет средств ОМС. Действующая бюджетно-страховая система нуждается в реформировании, так как осуществление государственных гарантий в системе лекарственного обеспечения за счет средств ОМС невозможно в полной мере, в виду ограничений страховых поступлений. Государство разрабатывает и использует различные механизмы финансовой поддержки федерального бюджета. Одним из них является ДМС, однако данное направление сталкивается с рядом ограничений нормативно-правовой базы, а также низким уровнем доходов. Однако для повышения лекарственного обеспечения населения наиболее эффективной моделью будет являться система задействования всех финансовых потоков, а именно использование средств федерального бюджета, ОМС, ДМС, а также применение механизмов соплатежей и накопительной системы.
1. Шарифьянова З.Ф., Минигазимова Л.Ф., Мухаметьянова Л.Р. Добровольное медицинское страхование (ДМС) и обязательное медицинское страхование (ОМС): сравнительный анализ // Инновационная наука. 2016. № 5-1 (17). С. 198-201.
2. Омарова Э.А. Обязательное медицинское страхование (ОМС) и добровольное медицинское страхование (ДМС): сравнительный анализ, про-блемы и перспективы развития // В сборнике: Актуальные проблемы функционирования финансового механизма регионов материалы Всероссийской научно-практической конференции. Дагестанский государственный университет. 2016. С. 326-330.
3. Журавлева Н.В., Лопаткин Д.С. Обязательное медицинское страхование как источник финансирования здравоохранения // Финансы и кредит. 2013. № 10 (538). С. 63-66.
4. Мельничук И.И., Сертакова О.В. Медицинское страхование как основа социального страхования в системе факторов качества жизни // Экономика и социум: современные модели развития. 2016. № 14. С. 60-73.
5. Сура М.В. Ограничительные перечни лекарственных препаратов. нормативно-правовое регулирование, выполняемые функции, источники фи-нансирования, правила формирования // Фармакоэкономика. Современная фармакоэкономика и фармакоэпидемиология. 2017. Т. 10. № 1.
6. Сура М.В., Омельяновский В.В. Анализ количества и объемов финансирования больных с редкими заболеваниями в РФ // Медицинские технологии. Оценка и выбор. 2014. № 3 (17). С. 43-50.
7. Рейхтман Т.В., Мошкова Л.В. Государственная социальная помощь гражданам Российской Федерации в части лекарственного обеспечения // В сборнике: актуальные проблемы фармацевтической науки и практики 2014. С. 45-53.
8. Зюкин Д.А. Исследование взаимосвязи социально-экономических факторов развития системы здравоохранения региона / Д.А. Зюкин, Е.В. Ре-принцева, Н.М. Сергеева, Е.Ю. Перькова, Н.Г. Галкина // Международный журнал прикладных и фундаментальных исследований. 2016. №1-2. С. 218-221.
9. Сенченко Е.В., Фахрисламова Е.И. Экономико-статистический анализ состояния государственных финансов: доходы федерального бюджета как элемент социальной и экономической устойчивости // Инфраструктурные отрасли экономики: проблемы и перспективы развития. 2014. № 6. С. 144-150.
10. Шевчук В.С., Захарян А.В., Неводова И.А. Современное состояние федерального бюджета Российской Федерации // Новая наука: Современное состояние и пути развития. 2016. № 11-1. С. 241-243.
11. Манина М.В. Федеральный бюджет РФ: современное состояние, проблемы, перспективы // В сборнике: социально-экономическая роль денег в обществе материалы ХII международной научно-практической конференции. 2016. С. 98-102.
12. Смерека В.Ю., Ермолаева Е.В. Уровень и качество жизни в современной России // Бюллетень медицинских интернет-конференций. 2015. Т. 5. № 12. С. 1559.
13. Воробьев П.А., Безмельницына Л.Ю. Организация лекарственного обеспечения в Российской Федерации // Проблемы стандартизации в здравоохранении. 2013. № 3-4. С. 3-8.
14. Якунина А.В. К вопросу о государственном регулировании цен // Наука и общество. 2014. № 3 (18). С. 19-26.
15. Руцинская Ю.А. Состояние федерального бюджета РФ // В сборнике: Итоги научно-исследовательской деятельности 2016: изобретения, методики, инновации сборник материалов XVII международной научно-практической конференции. 2016. С. 342-344.
16. Шарифьянова З.Ф., Шарипова Э.Р. Исследование рынка медицинского страхования // Инновационная наука. 2016. № 1-1. С. 209-213.
17. Резвых Ю.А., Ковальская Г.Н. Современные подходы к совершенствованию системы обеспечения и контроля качества лекарственных средств на региональном уровне // Сибирский медицинский журнал (Иркутск). 2013. Т. 121. № 6. С. 104-106.
18. Письменная Е.Е., Моженкова Е.М. Доступность и качество меди-цинских услуг в российской системе здравоохранения // Гуманитарные науки. Вестник Финансового университета. 2016. № 2. С. 36-39.
19. Улумбекова Г.Э. Лекарственное обеспечение населения Российской Федерации в амбулаторных условиях: состояние, проблемы, развитие // Кремлевская медицина. Клинический вестник. 2013. № 2. С. 45-50.
20. Мельникова Л.С., Федяев Д.В., Герасимова К.В. Инновационные методы лекарственного обеспечения: соглашения о разделении рисков // Злокачественные опухоли. 2016. № 4 (20). С. 99-102.
21. Александрова О.Ю., Нагибин О.А., Бурцева М.Н. Реализация программы обеспечения необходимыми лекарственными препаратами (ОНЛП) - проблемы регионов // Ремедиум. Журнал о российском рынке лекарств и медицинской технике. 2015. № 12. С. 62-67.
22. Яковенко Н.В., Марков Д.С., Молодцева А.А., Туркина Е.П. Факторы окружающей среды в формировании здоровья населения ивановской области (атмосферный воздух) // Современные проблемы науки и образования. 2013. № 5. С. 461. 23. Кабашова Е.В. Исследование доходов населения: философский аспект // В сборнике: Научное обеспечение устойчивого развития АПК материалы Всероссийской научно-практической конференции. ответственная за выпуск: Г.Р. Валиева; редколлегия: М.М. Хайбуллин, Э.Р. Хасанов, Ф.С. Хазиахметов, В.В. Гимранов и др.. 2011. С. 355-363.
1. Sharifyanova Z.F., Minigazimova L.F., Muhametyanova L.R. Dobrovolnoe medicinskoe strahovanie (DMS) i obyazatel'noe medicinskoe strahovanie (OMS): sravnitel'nyj analiz. Innovacionnaya nauka. 2016. No 5-1 (17). Pp. 198-201.
2. Omarova E.A. Obyazatelnoe medicinskoe strahovanie (OMS) i dobrovol'noe medicinskoe strahovanie (DMS): sravnitelnyj analiz, problemy i perspektivy razvitiya. V sbornike: Aktualnye problemy funk-cionirovaniya fi-nansovogo mekhanizma regionov materialy Vserossijskoj nauchno-prakticheskoj konferencii. Dagestanskij gosudarstvennyj universitet. 2016. Pp. 326-330.
3. Zhuravleva N.V., Lopatkin D.S. Obyazatelnoe medicinskoe strahovanie kak istochnik finansirovaniya zdravoohraneniya. Finansy i kredit. 2013. No 10 (538). Pp. 63-66.
4. Melnichuk I.I., Sertakova O.V. Medicinskoe strahovanie kak osnova socialnogo strahovaniya v sisteme faktorov kachestva zhizni. Ekonomika i socium: sovremennye modeli razvitiya. 2016. No 14. Pp. 60-73.
5. Sura M.V. Ogranichitel'nye perechni lekarstvennyh preparatov. normativno-pravovoe regulirovanie, vypolnyaemye funkcii, istochniki finansirovaniya, pravila formirovaniya. Farmakoehkonomika. Sovremennaya farmakoehkonomika i farmakoehpidemiologiya. 2017. T. 10. No 1.
6. Sura M.V., Omelyanovskij V.V. Analiz kolichestva i obyemov finansirovaniya bolnyh s redkimi zabolevaniyami v RF. Medicinskie tekhnologii. Ocenka i vybor. 2014. No 3 (17). Pp 43-50.
7. Rejhtman T.V., Moshkova L.V. Gosudarstvennaya socialnaya po-moshch grazhdanam Rossijskoj Federacii v chasti lekarstvennogo obespecheniya. V sbornike: aktual'nye problemy farmacevticheskoj nauki i praktiki 2014. Pp. 45-53.
8. Zyukin D.A., Reprintceva E.V., Sergeeva N.M., Pre’kova E.Y., Galkina N.G. Issledovanie vzaimosvyazi soycialno-ekonomicheskogo razvitiya zdravoohraneniyaa regiona. Mezdunarodnii zhurnal prikladnih i fundamentalnih issledovanii. 2016. No 2-2. – Pp. 218-221.
9. Senchenko E.V., Fahrislamova E.I. Ekonomiko-statisticheskij analiz sostoyaniya gosudarstvennyh finansov: dohody federalnogo byudzheta kak ehlement social'noj i ehkonomicheskoj ustojchivosti. Infrastrukturnye otrasli ehkonomiki: problemy i perspektivy razvitiya. 2014. No 6. Pp. 144-150.
10. Shevchuk V.S., Zaharyan A.V., Nevodova I.A. Sovremennoe sostoyanie federalnogo byudzheta Rossijskoj Federacii. Novaya nauka: Sovremennoe sostoyanie i puti razvitiya. 2016. No 11-1. Pp. 241-243.
11. Manina M.V. Federalnyj byudzhet RF: sovremennoe sostoyanie, problemy, perspektivy. V sbornike: socialno-ehkonomicheskaya rol’ deneg v obshchestve materialy HII mezhdunarodnoj nauchno-prakticheskoj konferencii. 2016. Pp. 98-102.
12. Smereka V.YU., Ermolaeva E.V. Uroven' i kachestvo zhizni v so-vremennoj Rossii. Byulleten' medicinskih internet-konferencij. 2015. T. 5. No 12. Pp. 1559.
13. Vorobyev P.A., Bezmelnicyna L.Y. Organizatciya lekarstvennogo obespecheniya v Rossijskoj Federacii. Problemy standartizacii v zdravoohranenii. 2013. No 3-4. Pp. 3-8.
14. Yakunina A.V. K voprosu o gosudarstvennom regulirovanii cen. Nauka i obshchestvo. 2014. No 3 (18). Pp. 19-26.
15. Rucinskaya Y.A. Sostoyanie federalnogo byudzheta RF. V sbornike: Itogi nauchno-issledovatel'skoj deyatel'nosti 2016: izobreteniya, me-todiki, innovacii sbornik materialov XVII mezhdunarodnoj nauchno-prakticheskoj konferencii. 2016. Pp. 342-344.
16. Sharifyanova Z.F., Sharipova E.R. Issledovanie rynka medicinskogo strahovaniya. Innovacionnaya nauka. 2016. No 1-1. Pp. 209-213.
17. Rezvyh Y.A., Kovalskaya G.N. Sovremennye podhody k sovershenstvovaniyu sistemy obespecheniya i kontrolya kachestva lekarstvennyh sredstv na regional'nom urovne. Sibirskij medicinskij zhurnal (Irkutsk). 2013. T. 121. No 6. Pp. 104-106.
18. Pismennaya E.E. Mozhenkova E.M. Dostupnost' i kachestvo medicinskih uslug v rossijskoj sisteme zdravoohraneniya. Gumanitarnye nauki. Vestnik Finansovogo universiteta. 2016. No 2. Pp. 36-39.
19. Ulumbekova G.E. Lekarstvennoe obespechenie naseleniya Rossijskoj Federacii v ambulatornyh usloviyah: sostoyanie, problemy, razvitie. Kremlevskaya medicina. Klinicheskij vestnik. 2013. No 2. Pp. 45-50.
20. Melnikova L.S., Fedyaev D.V., Gerasimova K.V. Innovacionnye metody lekarstvennogo obespecheniya: soglasheniya o razdelenii riskov. Zlokachestvennye opuholi. 2016. No 4 (20). Pp. 99-102.
21. Aleksandrova O.YU., Nagibin O.A., Burceva M.N. Realizatciya programmy obespecheniya neobhodimymi lekarstvennymi preparatami (ONLP) - problemy regionov. Remedium. Zhurnal o rossijskom rynke lekarstv i medicinskoj tekhnike. 2015. No 12. Pp. 62-67.
22. Jakovenko N.V., Markov D.S., Molodceva A.A., Turkina E.P. Faktory okruzhajushhej sredy v formirovanii zdorov'ja naselenija ivanovskoj oblasti (atmosfernyj vozduh). Sovremennye problemy nauki i obrazovanija. 2013. No 5. P. 461.
23. Kabashova E.V. Issledovanie dohodov naselenija: filosofskij aspekt . V sbornike: Nauchnoe obespechenie ustojchivogo razvitija APK materialy Vserossijskoj nauchno-prakticheskoj konferencii. otvetstvennaja za vypusk: G.R. Valieva; redkollegija: M.M. Hajbullin, Je.R. Hasanov, F.S. Haziahmetov, V.V. Gimranov i dr.. 2011. P. 355-363.
архив: 2013 2012 2011 1999-2011 новости ИТ гость портала 2013 тема недели 2013 поздравления